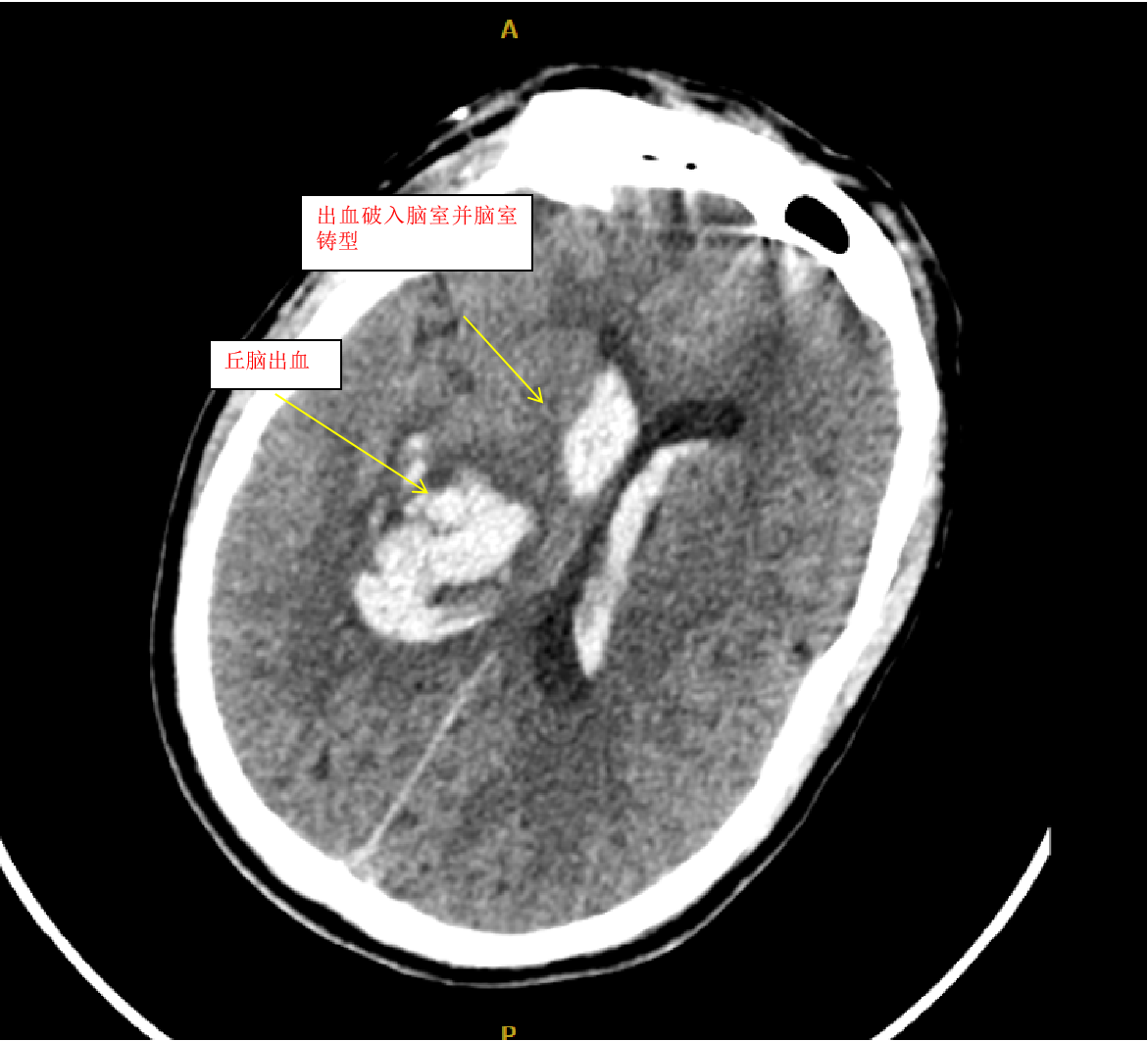
患者田某某,男,62岁,因突发昏迷不醒2小时而收入县医院神经外二科,经颅脑CT检查,诊断右侧丘脑出血并大量破入脑室,脑室铸型。病人入院时处于深度昏迷状态,四肢强直,这种病人病情往往很重,死亡率极高,致残率更高,从以往的经验来看,这种病人很少能抢救成功。
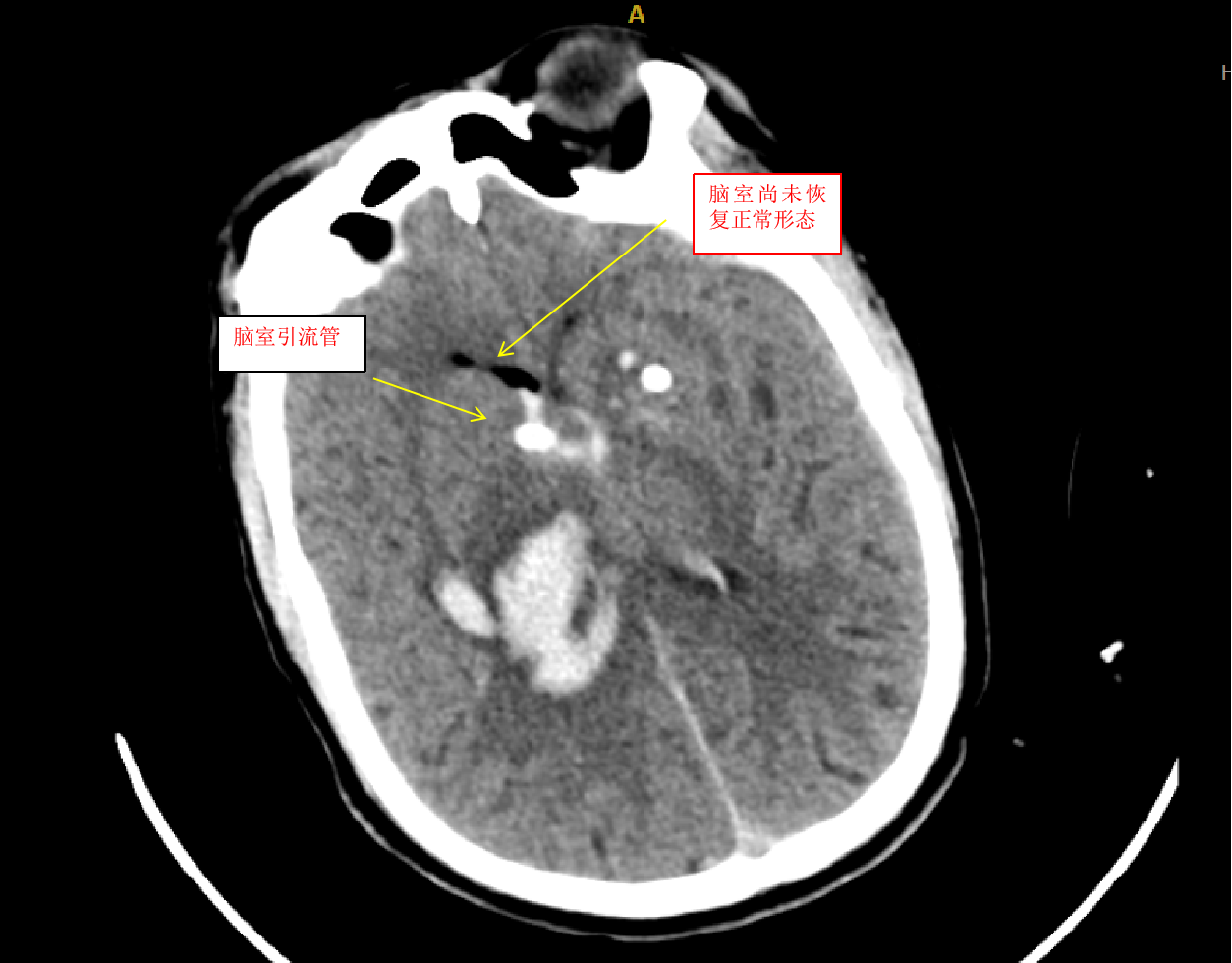
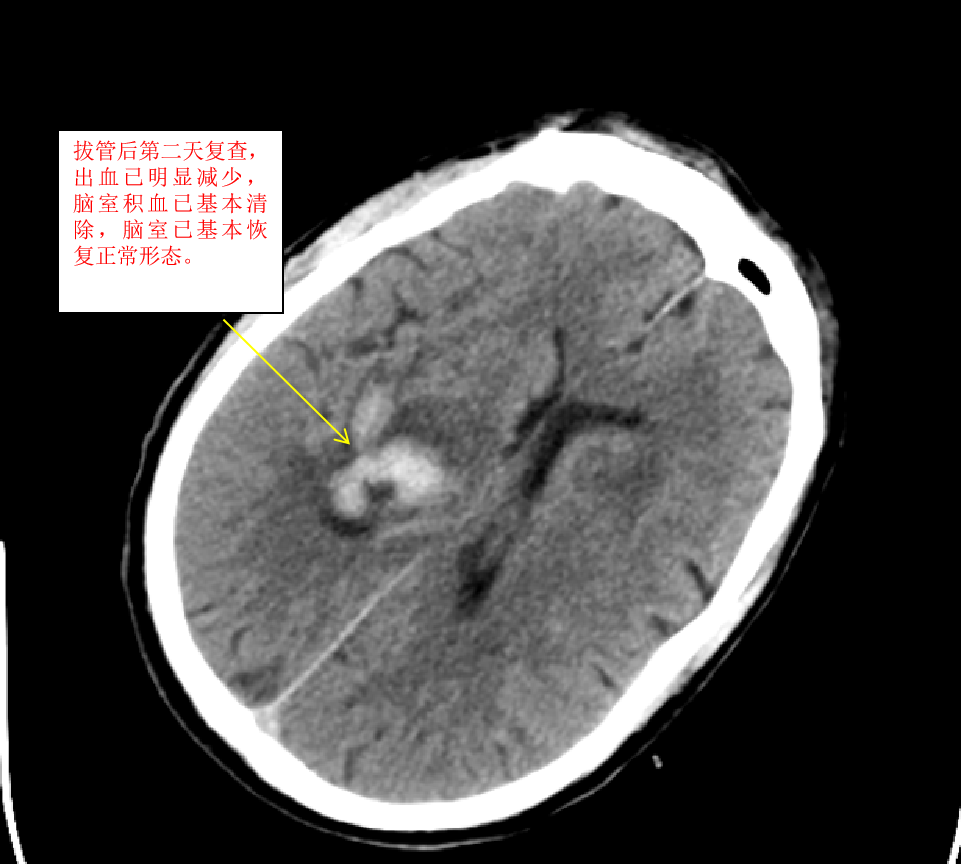
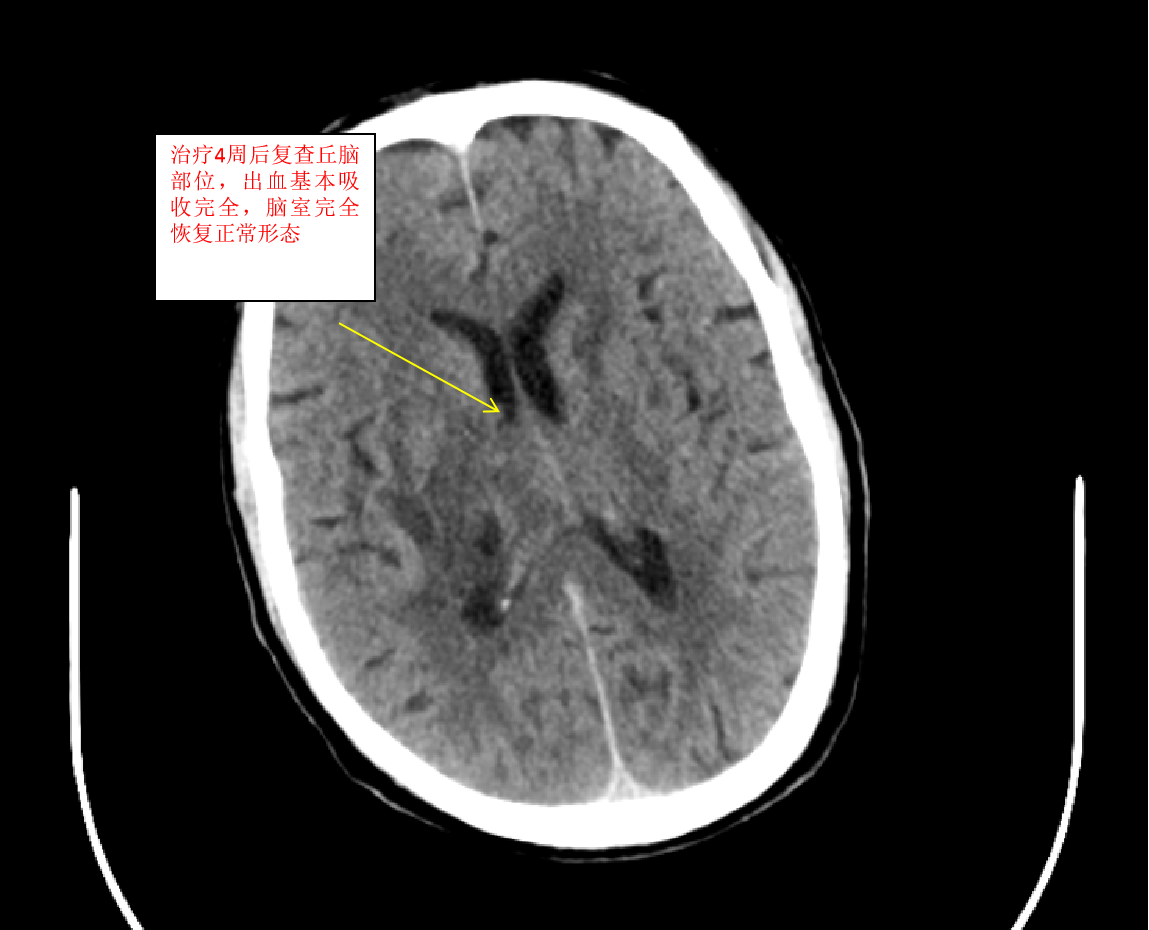
我们收到此病人后,立即给予术前准备,并在局麻下行双侧脑室外引流术,由于病人脑室有大量出血,穿刺置管有很大的技巧,因为大量的脑室出血,致脑室铸型,打乱了正常的解剖结构,穿刺失败的可能性很大。经术后复查颅脑CT,发现右侧管道引流较通畅,决定拔除左侧引流管,并通过右侧引流管给予尿激酶注入反复溶解血块并引流出血性液体,共应用尿激酶10次,每日一次,为了预防感染,并在每次冲洗时给予严格换药。于第10天经复查颅脑CT发现脑室出血已基本清除,决定给予拔除脑室引流管。为了放出残留血性脑脊液,尽量廓清病人脑脊液,于拔管后第二天开始给予腰穿,共进行腰穿10次,每日一次,腰穿时尽量多放出脑脊液,才能取得更好的效果。于近日复查颅脑CT发现丘脑出血已完全吸收,脑室积血已完全清除,未出现脑积水,未出现颅内感染。经过这段时间的治疗后病人的意识状况已明显好转,由深昏迷转为神志恍惚,肢体的偏瘫也逐渐好转,目前仍给予肢体康复训练治疗,几天后就能治愈出院。